Newsletter octobre 2021
Newsletter #37
Newsletter de octobre 2021, par Géraldine Suchet, infirmière formatrice SUITE DE SOINS®, DU Plaies et Cicatrisation.

actualités
Webinar 16 décembre : Mise au point sur la prise en charge du surpoids et de l’obésité.
Retrouvez tous nos webinars sur les différents thèmes liés à la cicatrisation sur notre chaîne Youtube SUITE DE SOINS®
évènement

« Une déchirure cutanée est une lésion traumatique occasionnée par des phénomènes mécaniques, y compris le retrait d’un pansement adhésif. La gravité peut varier en fonction de la profondeur (ne s’étendant pas au-delà de la couche sous-cutanée). » (Définition ISTAP : International Tear Skin Advisory Panel/ comité consultatif international sur les déchirures cutanées. Wounds international 2018)
En l’absence de facteur local ou général pouvant retarder la cicatrisation, les déchirures cutanées sont des plaies aiguës qui cicatrisent en moins de 4 semaines.
Elles sont sous-estimées et mal diagnostiquées. Perçues comme des lésions insignifiantes et mal signalées, ces plaies ont ainsi tendance à se chroniciser. D’où l’importance de leur évaluation et de leur reconnaissance.
L’ISTAP recommande d’identifier les déchirures cutanées comme une étiologie unique et complexe de plaie distincte des autres plaies et de les classer pour les prendre en charge de manière optimale. Lors du consensus international de 2018, l’ISTAP a proposé la classification ci-dessous :

L’incidence des déchirures cutanées est en augmentation du fait du vieillissement de la population. Elles sont ainsi fréquentes chez les personnes dont la peau est âgée et fragile.
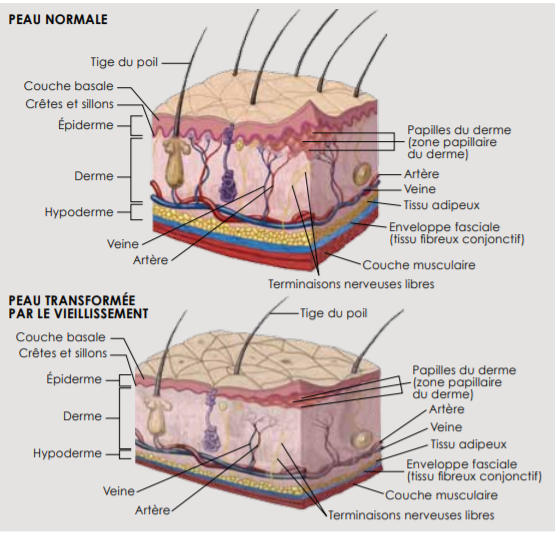
Le principal facteur de risque est la dermatoporose (pathologie décrite en 2007 par Pr Jean Hilaire Saurat, dermatologue). C’est une maladie de la peau liée au vieillissement cutané provoquant une fragilité cutanée extrême avec atrophie, aggravée par l’exposition solaire et l’utilisation prolongée de corticostéroïdes. Cette fragilité rend la peau plus vulnérable aux agressions extérieures.
La dermatoporose peut entrainer une peau très fine, un purpura, une pseudo-cicatrice blanchâtre, des dépôts jaunâtres, une mauvaise cicatrisation, des hématomes.
Chez les patients à risque, les causes de déchirures cutanées sont diverses : cisaillement, friction, traumatisme (chute, manipulation, lésion provoquée par un équipement ou le retrait d’un pansement adhésif…)
La détection des personnes à risque est donc un élément essentiel de la prévention. L’évaluation du risque des déchirures cutanées est à faire dès l’admission dans un service ou à la première prise en charge à domicile.
La prévention passe aussi par la limitation des risques extrinsèques : pour les soignants, avoir les ongles coupés courts et ne pas porter de bijoux ; rembourrer et/ou retirer tout meuble ou dispositif pouvant être dangereux ; couvrir la peau avec des vêtements adéquats, protège-tibias ou jersey tubulaire ; protéger l’intégrité globale de la peau avec des émollients (selon une étude en 2014, l’application 2 fois/jour d’un émollient réduit l’incidence des déchirures cutanées de 50%).
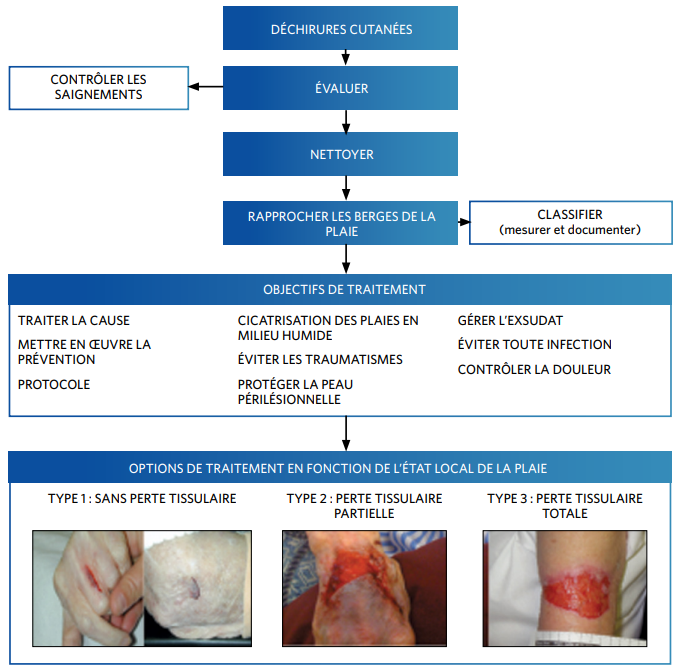
La prise en charge doit être précoce pour que la cicatrisation soit efficace. Elle aura pour objectifs de préserver le lambeau de peau, de conserver le tissu de la peau péri-lésionnelle, de rapprocher les berges de la plaie et de limiter le risque d’infection et d’apparition d’autres plaies.
Deux cas de figure se présentent selon l’état du lambeau. Si ce dernier est nécrotique, il sera nécessaire de le débrider en préservant les tissus sains autour. Si le lambeau est viable, il sera utilisé comme « pansement » en le repositionnant délicatement.
L’arbre décisionnel ci-dessous est proposé par l’ISTAP, pour la prise en charge globale des déchirures cutanées.
Le pansement à mettre en place dépendra du stade de la plaie. Dans un premier temps, l’utilisation de pansement d’alginate de calcium (ex : ALGOSTERIL®) permettra le contrôle des saignements, puis idéalement mise en place d’une interface (ex : URGOTUL®), ou hydrocellulaire siliconé mince (ex : MEPILEX EM®). Si la plaie présente des exsudats plus importants, il faudra utiliser des hydrocellulaires à absorption importante (ex : DRYMAX FOAM LITE®).
À éviter :
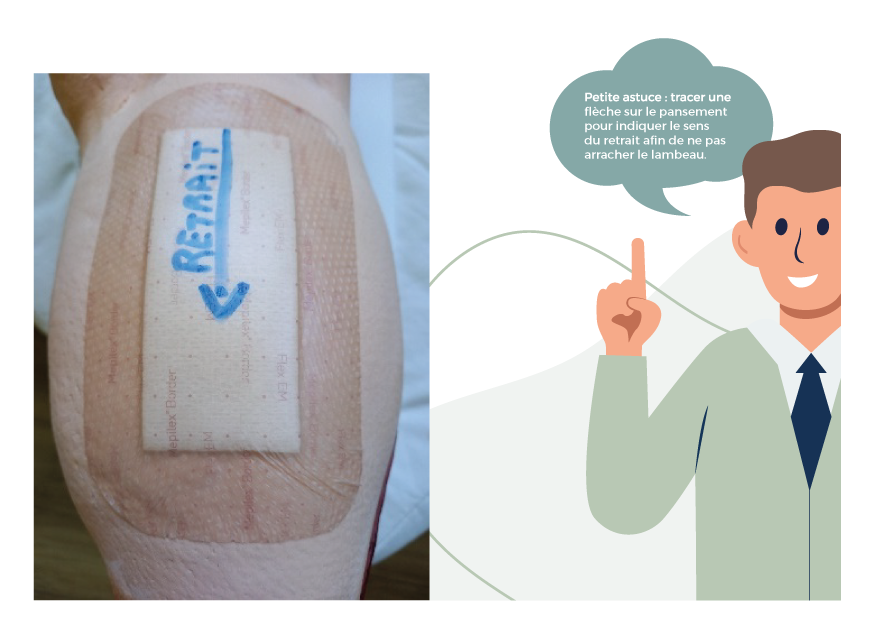
- Les pansements « border », privilégier les bandes ou jersey tubulaire pour maintenir le pansement.
- Les pansements à base d’iode (ex : BETADINE TULLE®) qui assèchent la plaie et la peau péri-lésionnelle et donc entrainent un risque accru de déchirures cutanées.
- Les pansements hydrocolloïdes (ex : COMFEEL® transparent) qui contiennent un composant fortement adhésif qui pourrait favoriser les déchirures cutanées.
- Le tulle gras (ex : JELONET ®) qui sèche très vite.
LA PRESCRIPTION INFIRMIÈRE
Les infirmiers sont autorisés à prescrire depuis le 15 avril 2007, à la suite de la loi de financement de la sécurité sociale (article 51 loi n°2006-1640 du 20 décembre 2006).
La liste des dispositifs médicaux a été fixée par un premier arrêté du 13 avril 2007 qui a été abrogé et remplacé par celui du 20 mars 2012. (https://www.ameli.fr/content/arrete-du-20-mars-2012-fixant-la-liste-des-dispositifs-medicaux-que-les-infirmiers-sont-autorises-prescrire)
Éléments obligatoires à retrouver sur l’ordonnance : identification complète du professionnel ; nom et prénom du patient ; date de la rédaction de l’ordonnance ; dénomination du dispositif médical et la quantité ; signature ; mention exonération du ticket modérateur ; un QSP (Quantité Suffisante Pour : nombre de jours) ; un OAR (Ordonnance À Renouveler : nombre de fois). ATTENTION : la mention « jusqu’à cicatrisation » n’est pas conforme à l’article 5 des dispositions générales de la NGAP (Nomenclature Générale des Actes Professionnels).
Premier cas de prescription : l’infirmier peut prescrire des articles pour pansement ; des cerceaux pour lit de malade ; des dispositifs médicaux pour le traitement de l’incontinence et pour l’appareil urogénital ; des dispositifs médicaux pour perfusion à domicile s’il remplit les trois conditions suivantes :
- L’infirmier agit pendant la durée d’une prescription médicale d’une série d’actes infirmiers.
- L’infirmier agit dans le cadre de sa compétence.
- Il n’existe pas d’indication contraire du médecin.
Second cas de prescription : l’infirmier doit remplir les trois conditions du premier cas de prescription et en plus avoir informé le médecin traitant, désigné par le patient. Il peut dès lors, prescrire : les matelas ou sur-matelas en forme de gaufrier ; les coussins d’aide à la prévention des escarres ; tous les pansements sauf ceux contenant de l’argent ; les sondes naso-gastriques ou naso-entérales ; dans le cadre d’un renouvellement à l’identique, des orthèses élastiques de contention des membres ; des accessoires pour lecteur de glycémie.
(Liste complète à retrouver sur : https://www.ameli.fr/rhone/pharmacien/exercice-professionnel/dispensation-prise-charge/droits-prescription/droit-prescription-infirmiers).
Les dispositifs médicaux doivent être inscrits à la LPPR (Liste des Produits et Prestations Remboursables). Si l’infirmier prescrit un produit en dehors des indications ou des conditions de prise en charge prévues par la LPPR, il doit en informer son patient et porter la mention « N.R » (non remboursable) sur l’ordonnance, en face du dispositif médical concerné.
Garder en tête : En avril 2011, la HAS (Haute Autorité de Santé) a stipulé que : « les pansements primaires (en dehors des pansements au charbon actif) ne sont pas destinés à être associés entre eux sur une même plaie ». Par « pansement primaire » on entend ceux placés au contact direct de la plaie.
Il est important pour justifier les prescriptions d’avoir un dossier de soins complet avec suivi imagé des plaies des patients.
AVISPLAIE PRO®
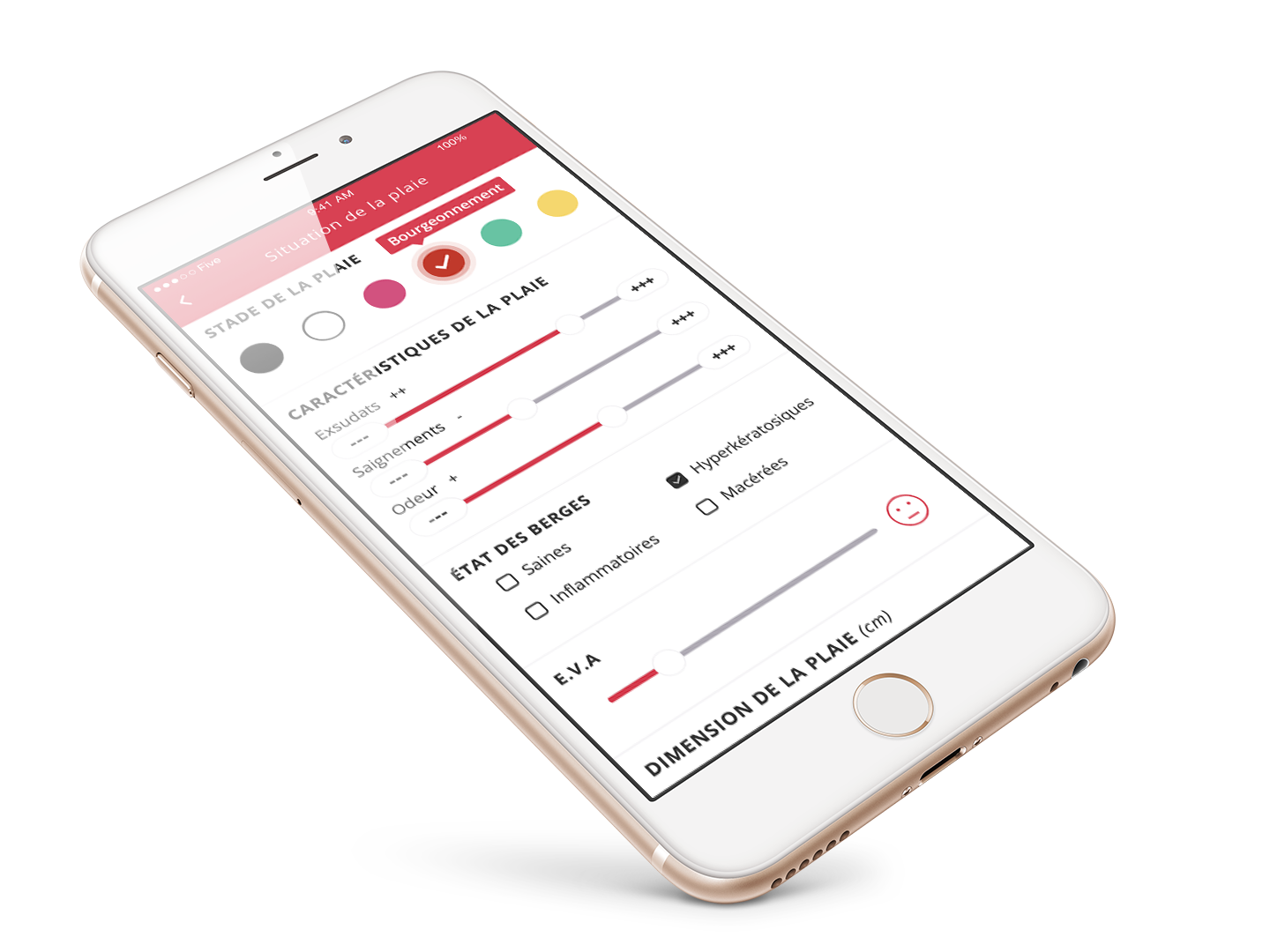
AVISPLAIE PRO®, est une application créée par SUITE DE SOINS®.
Elle permet d’établir le bilan initial de prise en charge d’une plaie chronique sur un serveur sécurisé. Téléchargeable sur Apple store (IOS) ou Play store (Android), cette application, une fois vos identifiants obtenus par l’agence de votre secteur, vous donne accès à différentes fonctionnalités :
BASCULE DES PROFESSIONNELS ADELI DANS LE RPPS
Le numéro ADELI (Automatisation Des Listes), est un répertoire national qui recense les professionnels de santé réglementés. Ce numéro composé de 9 chiffres dépend du département d’exercice. En changeant de département, le professionnel change de numéro. Les infirmiers jusqu’à maintenant font partis de ce répertoire.
Dès octobre 2021, les infirmiers seront intégrés au Répertoire Partagé des Professionnels de Santé (RPPS), autre répertoire recensant les professionnels de santé réglementés. Il répertorie l’ensemble des données d’identification, de diplômes, d’activité, de mode et de structure d’exercice de tout professionnel de santé.
Le numéro RPPS est composé de 11 chiffres. C’est un identifiant unique et pérenne. Pas de changement de numéro en cas de changement de département. Ce numéro est distribué lors de l’inscription à l’ordre.
Les infirmiers non-inscrits à l’Ordre National des Infirmiers après la bascule, n’auront pas de numéro RPPS et n’apparaitront plus dans le référentiel national : l’Annuaire Santé (https://annuaire.sante.fr/web/site-pro)
Calendrier
Vendredi 8 octobre : début de la bascule/ arrêt définitif de l’enregistrement des infirmiers dans ADELI par les Agences Régionales de Santé.
Vendredi 22 octobre : délivrance des cartes CPS d’infirmiers basés sur le RPPS.
Jeudi 28 octobre : fin de la bascule. Fonctionnement nominal basé sur les données du RPPS.
Pour les infirmiers possédant déjà une carte CPS ADELI, leur carte CPS continuera de fonctionner jusqu’à l’échéance (validité 3 ans).
Le renouvellement des cartes CPS ADELI par une carte CPS RPPS se fera automatiquement à échéance, dès lors que l’infirmier est inscrit à l’ordre.
L’objectif de ce changement est de simplifier les démarches administratives des professionnels de santé. L’ordre infirmier devient le principal correspondant pour effectuer la plupart des formalités : inscription à l’ordre, enregistrement du diplôme, demande de carte CPS.
Rendez-vous en décembre pour une nouvelle newsletter.
En attendant si vous souhaitez partager votre expérience sur le terrain n’hésitez pas à nous écrire à contact@suitedesoins.fr

